Желтушка у новорожденных — это распространенное состояние у детей, проявляющееся в первые две недели жизни. Проявляется в виде окрашивания кожных покровов, склер и слизистых малыша в характерный желтый оттенок. Причина такого состояния — билирубин повышается в крови и накапливается в тканях. Билирубин представляет собой пигмент печени, образующийся в результате распада гемоглобина.
Что такое желтушка и в каковы причины заболевания
Физиологическая желтушка — у новорожденных данное состояние проявляется наиболее часто. Другое название — неонатальная желтуха. Проявляется у вполне здоровых малышей — в 60% у доношенных детей, и в 80% у недоношенных младенцев. Чаще диагностируется такое состояние среди мальчиков.
Первые проявления физиологической желтушки наблюдаются на 2-3 день после рождения. Пикового состояние процесс достигает на 4-5 день. Первыми цветки меняют белки (склеры) глаз, приобретая желтый оттенок. В этот момент уровень билирубина составляет 2-3 мг/дл (34-51 мкмоль/л). Когда билирубин повышается до показателя 4-52-3 мг/дл (68-86 мкмоль/л), кожные покровы на лице также желтеют.
Далее рост билирубина приводит к тому, что кожные покровы желтеют от головы к ногам. При билирубине 15 мг/дл (258 мкмоль/л) область вокруг пупка становится желтой, при показателе билирубина 20 мг/дл (340 мкмоль/л) окрашиваются ноги. Длительность неонатальной желтушки в среднем составляет 2-3 недели, при этом самочувствие новорожденного никак не нарушается.
Причина, по которой возникает физиологическая желтуха, кроется в том, что функции печени малыша, где и образуется билирубин, еще незрелые. Поэтому желтуха именно у недоношенных малышей длится более долгое время..
Физиологическая желтуха — это не заболевание, поэтому лечить ее каким-либо специфическими методами не нужно.
Разновидностью неонатальной желтушки является желтуха грудного молока или гипербилирубинемия Ариаса или метаболическая конъюгационная желтуха. Состояние возникает, когда мать кормит новорожденного грудным молоком.
Патологическая желтушка — указывет на наличие других патологических состояний, таких как:
- гемолитическая болезнь новорожденных (ГБН) — проявляется, если резус фактор, группа крови матери и прочие показатели не совпадает с показателями малыша;
- инфекции внутриутробные — это может быть цитомегаловирус, токсоплазмоз, листериоз и другие;
- сепсис — бактериальное заражение крови, в результате которого разрушаются кровяные тельца;
- атрезия и гипоплазия — желчевыводящие пути при этом либо полностью отсутствуют, либо они недоразвиты;
- Анемия Минковского-Шоффара — заболевание, передающееся по наследству, проявляется в виде увеличенных размеров эритроцитов, а также изменении формы красных кровяных телец (когда вытянутый овал преобразуется в сферу);
- синдромы Жильбера, Криглера-Найяра, Дабина-Джонсона, Ротора — нарушение обмена билирубина наследственного типа;
- галактоземия — редко встречающееся заболевание, передающееся по наследству, проявляется в нарушении обмена углеводов;
- гипотиреоз врожденного типа — щитовидные гормоны вырабатываются в дефиците, при этом обмен билирубина и работа клеток печени нарушаются.
Если у новорожденного проявляется хотя бы один из приведенных выше симптомов, требуется незамедлительная консультация врача. В данных ситуациях категорически запрещено лечиться самостоятельно, так как это опасно.

Симптомы, указывающие на желтуху
Какие симптомы характерны для физиологической желтухи
Симптомами физиологической (неонатальной) желтушки является окрашивание белков (склер) глаз и кожных покровов тела в желтый оттенок. Моча с калом не изменяют цвет. При этом ребенок чувствует себя нормально. Редко снижается аппетит, малыш становится сонным.
Показатель билирубина в пуповинной крови до 26–34 мкмоль/л говорит о нормальном уровне вещества. В несколько первых дней жизни младенца скорость роста концентрации билирубина составляет 1,7–3,4 мкмоль/л/час.
Когда скорость роста показателя более высокая, тогда кожные покровы начинают приобретать желтый оттенок. Для доношенных малышей уровень билирубина, указывающий на желтушку, составляет 60 (70)–85 мкмоль/л, у недоношенных — 95 (100)–110 мкмоль/л.
Кожа сохраняет желтый цвет на протяжении двух-трех недель, после чего окраска постепенно сходит. У недоношенных новорожденных этот симптом сохраняется более длительно — месяц и более.
Заразиться неонатальной желтушкой нельзя. Лечить заболевание и предпринимать какие-либо дополнительные вмешательства не нужно. Проходит без осложнений.
Если ребенок голодает, переохладился или меконий (первородный кал) отошел позже, чем 24 часа после появления на свет, то уровень билирубина может нарастать более интенсивно. Самыми эффективными методами профилактики и лечения неонатальной желтухи является частое прикладывание малыша к материнской груди для кормления. Молозиво (молоко, которое появляется у матери в первые несколько дней после родов) оказывает слабительный эффект. Благодаря этому билирубин из организма младенца выводится быстрее.
Желтуху грудного молока (разновидность неонатальной желтухи) диагностируют редко. Проявляться такое состояние может в конце первой недели жизни. Длится на протяжении от одного до трех месяцев. На 10-21 день наступает пиковое состояние желтухи грудного молока. Билирубин в этот момент может находиться на уровне 300–500 мкмоль/л. По прошествии трех недель после появления на свет уровень билирубина постепенно снижается. Ребенок чувствует себя нормально, отсутствуют токсические и патологические проявления. В возрасте трех месяцев,чаще всего, у ребенка полностью проходят все желтушные симптомы.

Какие симптомы указывают на патологическую желтуху новорожденных
- ГБН — гемолитическая болезнь новорождённых — патологическое состояние, возникающее, если резус-фактор крови матери и плода не совпадают, а также имеется конфликт по группе крови. В первом случае течение ГБН более тяжелое, чем во втором.
Если у ребенка ГБН, то желтуха проявляется сразу при рождении или диагностируется в первые 24 часа после родов. У младенца может быть увеличена печень, селезенка. Кожные покровы бледнеют. Если случай ГБН тяжелый, то цвет околоплодных вод, оболочки пуповины и первородной смазки становится желтым.
Если у мамы и ребенка конфликт по группе крови, то желтизна кожных покровов проявляется на второй день после родов. К 3-4 суткам окраска становится более интенсивной.
Часто вместе с ГБН диагностируется не только желтушка, но и анемия. Если форма еще более тяжелая, то к синдромам желтухи добавляется водянка — в таких случаях дети либо уже рождаются мертвыми, либо умирают после родов.
Тяжелая форма ГБН проявляется следующими синдромами:
- кожа становится резко бледной с оттенком желтизны;
- общий отек;
- асцит — когда скапливается жидкость в брюшной полости;
- увеличены размеры печени и селезенки;
- сердечно-сосудистая и дыхательная системы работают с нарушениями;
- сосуды с повышенной кровоточивостью;
- наблюдается анемия в крови, белок снижен, билирубин повышен.
Определить, насколько тяжелая форма у гемолитической болезни, можно по тому, насколько сильно при выражены ее симптомы, а также с каким темпом они нарастают в последующие несколько часов жизни младенца. На тяжесть ГБН влияет степень недоношенности новорожденного. От этого также зависят риски осложнений болезни и прогноз на будущее.
- Внутриутробные инфекции практически всегда сопровождаются желтухой. Желтушные симптомы могут проявиться не только после появления малыша на свет, но и в следующие 28 дней его жизни. Чем тяжелее протекает заболевание, тем сильнее выражены симптомы желтушки.
С внутриутробными инфекциями и желтухой зачастую проявляются следующие состояния:
- температура тела растет;
- вес плохо прибавляется;
- малыш беспокоен;
- увеличены печень с селезенкой;
- малыш срыгивает, появляется рвота, нарушается стул;
- на коже появляются высыпания;
- диагностируются врожденные пороки развития.
- Сепсис — хотя у новорожденных он диагностируется редко, все же он сопровождается желтушкой. При этом наблюдаются синдромы в виде повышения температуры, нарушений в работе сердечно-сосудистой, нервной, дыхательной и других систем. Билирубин редко повышается больше 300–320 ммоль/л. Как правило, не требуется проводить переливание крови.
- Пороки развития желчевыводящих путей — если желчевыводящие пути сращены или полностью отсутствуют, то желтушка проявляется сразу после появления на свет и характеризуется быстрыми темпами прогрессирования. Желчь не поступает в кишечник новорожденного, в результате чего стул приобретает не характерный светлый цвет, а моча становится темной. Развитие механической желтухи негативно сказывается на самочувствие малыша.
- Синдром Криглера-Найяра — при синдроме первого типа фермент, который нужен для того, чтобы связывать билирубин с глюкуроновой кислотой (глюкуронилтрансфераза), отсутствует. Первые проявления желтушного синдрома видны на 1-3 день жизни и нарастают очень стремительно. Уровень билирубина (свободного) более 428–599 мкмоль/л. Если малыша не лечить, то ребенок умрет от ядерной желтухи. При синдроме второго типа структура фермента нарушена, что снижает его активность. Уровень билирубина не достигает критических показателей. Течение болезни более легкое. Реже встречается наследственная желтуха Ротора, Дабина-Джонсона. Синдром Жильбера диагностируют, как правило, при достижении ребенка подросткового возраста.
- Анемия Минковского-Шоффара — к желтушному синдрому всегда добавляется анемия, присутствие которой обусловлено тем, что эритроциты в крови разрушаются. Из-за этого кожные покровы бледнеют, желтый оттенок практически не заметен. Печень с селезенкой увеличиваются. Дети страдают от сильного повышения температуры, тошноты и рвоты. Стул становится частым, но окрашивание кала и мочи нет. Самый опасный синдром — судороги.
- Галактоземия — симптомы, указывающие на среднее и тяжелое протекание заболевания, проявляются у малышей сразу после появления на свет. Когда новорожденного начинают кормить молоком, появляется понос, рвота, наблюдается быстрое снижение веса. Затем желтуха быстро развивается, печень увеличивается в размерах. Вслед за этим проявляются симптомы в виде сильного возбуждения, мышечных судорог, катаракты (помутнение хрусталика глаза), которые указывают на то, что поражена нервная система.
- Гипотиреоз — склеры и кожные покровы ребенка окрашиваются в желтый оттенок на 2-3 день после родов. Длится желтушка при гипотиреозе от 3 до 12 недель. То, насколько сильно выражены симптомы желтухи, зависит от того, насколько серьезно нарушена функция щитовидной железы. Также на наличие патологии указывает крупный вес младенца при рождении, отеки, низкий тембр голоса, запоры. Несвязанный билирубин в крови находится на уровне 51–204 мкмоль/л.
Возникновение и развитие желтухи новорожденных
Патогенез физиологической желтухи
На возникновение и развитие физиологической желтушки оказывают влияние сразу два процесса:
- Билирубин вырабатывается в повышенных количествах. Это обусловлено тем, что распад эритроцитов у новорожденных детей протекает усиленно.
- Функции печени у младенцев после появления на свет не достаточно развиты. В результате этого специальный белок лигандин находится в дефиците, а активность фермента, который связывает билирубин с глюкуроновой кислотой, снижена.
Эритроциты — это постоянно обновляющиеся клетки, содержащиеся в крови. Когда старые клетки распадаются, образуются пигменты, включая билирубин.
Из той части эритроцита, где содержится гемоглобин (гем), на первой стадии окислительного процесса образуется биливердин. Этот продукт распада затем восстанавливается до билирубина, который практически не растворяется в воде. Билирубин, связанный с альбумином, транспортируется в плазме.
Однако у новорожденных малышей процесс, когда билирубин связывается с белком-альбумином, снижен. Свободный билирубин — это токсичный продукт, который легко пересекает барьер между кровеносным руслом и спинномозговой жидкостью мозга. Проникая в центральную нервную систему, непрямой билирубин действует на нее токсически.
Когда билирубин достигает печень, он попадает в ее клетки (гепатоциты) и связывается с белком-лигандином, который содержится внутри клетки.Чем выше концентрация билирубина, тем активнее он поглощается в гепатоцитах. Однако при рождении у ребенка снижена концентрация лигандина, но в первые дни жизни она быстро растет. На 5-7 день жизни у младенца ферментные функции печени активизируются, благодаря чему нейтрализация билирубина начинает протекать нормально. В трансформации непрямого билирубина принимают участие ферменты UDPG-дегидрогеназы и глюкуроновая кислота.
В кишечник билирубин проникает с желчью. Бактерии в толстой кишке воздействуют на него, в результате чего билирубин приобретает безвредную форму — уробилиноген. С каловыми массами это вещество выводится из организма. Часть билирубина все же высвобождается в тонкой кишке. В результате обратного всасывания этот билирубин может вернуться в циркуляцию, отчего в плазме возрастет его общее количество.
Процесс, в течение которого билирубин поглощается, связывается, выводится, высвобождается и всасывается, получил название “энтерогепатическое кровообращение”. Длительность его у новорожденного дольше, чем у человека во взрослом состоянии. Обусловлено это тем, что малыш после рождения в ограниченном количестве потребляет питательные вещества, поэтому продвижение пищевого комка по ЖКТ занимает больше времени.
Однако часть веществ, которые содержатся в грудном материнском молоке, способствуют усилению энтерогепатического кровообращения. Например, под действием β-глюкуронидазы билирубин отсоединяется от глюкуроновой кислоты, благодаря чему он легче всасывается обратно.
Так как только что родившийся ребенок еще совсем мало потребляют грудного материнского молока, много времени проводят во сне, то билирубин накапливается в сыворотке и тканях в большой концентрации. Это состояние и есть желтуха грудного молока.
Патогенез патологической желтухи
Когда антитела матери проникают в организм плода и начинают взаимодействовать с эритроцитами, в которых содержится антиген, развивается гемолитическая болезнь новорожденных (ГБН). В результате такой реакции у эритроцитов малыша повышается чувствительность к разрушающим воздействиям печени и селезенки. В итоге кровяные тельца разрушаются, что приводит к образованию билирубина и развитию желтухи.
Если имелись внутриутробные инфекции, то к разрушению эритроцитов и поражению печени приводит воздействие вирусов, бактерий и токсинов.
Если у малыша врожденные пороки желчевыводящих путей, то отток желчи из печени не происходит, что ведет к накоплению свободного билирубина, связанного с глюкуроновой кислотой, в крови. Это влечет развитие механической желтухи.
При синдроме Криглера-Найяра фермент глюкуронилтрансфераза полностью отсутствует, поэтому отсутствует связь билирубина с глюкуроновой кислотой.
Если у новорожденного врожденный гипотиреоз, то ввиду того, что печеночный фермент находится в дефиците и мало активен, билирубин с глюкуроновой кислотой связываются с нарушениями. Гормоны щитовидной железы способствуют усилению работы печени, но, так как их недостаточно, то наблюдается снижение функции органа. В крови происходит накопление непрямого билирубина и как результат — прогрессирование желтухи.
При анемии Минковского-Шоффара (наследственной гемолитической анемии) наблюдается повышенный распад сфероцитарных эритроцитов. В крови младенца происходит накопление непрямого билирубина.
Классификация желтух новорожденных
Желтуха новорожденных классифицируется по четырем типам:
- Конъюгационная — состояние появляется из-за того, что в системе переноса глюкуроновой кислоты имеются дефекты.
Конъюгационные желтухи делятся на несколько видов:
- физиологические;
- синдром Криглера-Найяра;
- желтушка при врожденном гипотиреозе.
- Гемолитическая — при таком состоянии эритроциты распадаются интенсивно, выделяя в плазму белок-гемоглобин.
Гемолитические желтухи делятся на несколько видов:
- при ГБН;
- при врожденных гемолитических анемиях.
- Механическая — прогрессирует, когда желчь застаивается (холестаз), у ребенка желчные пути полностью отсутствуют или наблюдается их заращивание
- Печеночная — клетки печени-гепатоциты поражаются вирусами и токсинами.
Печеночные желтухи делятся на:
- состояния при наличии внутриутробных инфекций;
- при сепсисе.
Стадии развития заболевания
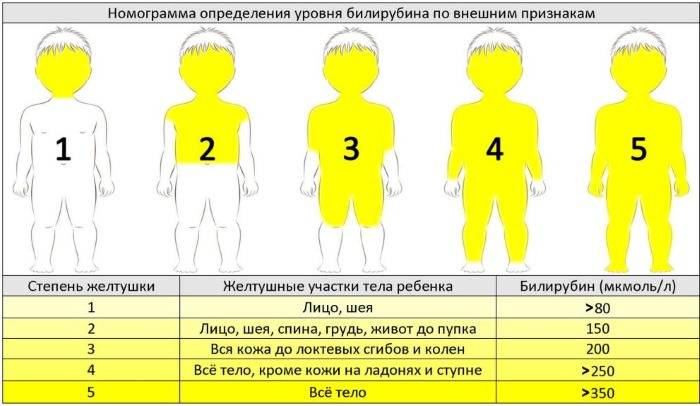
Для определения степень желтушности кожных покровов используется шкала Крамера:
- I — шея с лицом;
- II — туловище до пупка;
- III — тело до колен;
- IV — все тело кроме подошв и ладоней;
- V — желтый оттенок у всего туловища.
При патологической желтухе туловище имеет более насыщенный, заметный желтый цвет.
Ядерная желтуха имеет две стадии:
- Асфиксическую — на фоне заболевания появляются разные по продолжительности приступы апноэ, когда у ребенка останавливается дыхание. Снижается тонус мышц, заметны отдельные подергивания. Ребенок плохо сосет материнское молоко, ведет себя вяло. Такие симптомы характерны также для сепсиса и травм с кровоизлияниями, полученных при родах. Однако именно пожетление кожных покровов и склер указывают на асфиксическую стадию желтухи.
- Спастическую — мышцы-сгибатели находятся в гипертонусе, часто наблюдается опистотонус — судорожная поза с тотальными судорогами. Ребенок непроизвольно и резко закидывает голову назад, заказывает вверх глаза. Нарушается дыхание, фиксируется частое апноэ. Малыш постоянно пронзительно кричит, так как чувствует боль в мышцах и тонические судороги. Если форма ядерной желтухи тяжелая, то напряжение мышц распространяется на ручки и ножки.
Какие осложнения вызывает желтуха
Ядерная желтуха является наиболее опасным осложнением патологического заболевания. Симптомы, указывающие на ядерную желтуху:
- снижается активность сосательного рефлекса, иногда сосание полностью пропадает;
- апноэ;
- температура тела повышается;
- ребенок вялый;
- появляются судороги.
Ядерная желтуха проявляется, когда мозжечок и ствол головного мозга поражаются непрямым билирубином. У новорожденного клетки мозга отличаются повышенной чувствительностью к желчному пигменту, поэтому серое вещество и черепно-мозговые нервы окрашиваются в характерный желтоватый оттенок. Когда концентрация билирубина в крови малыша сильно превышена, заболевание начинает активно развиваться.
Детки, которые родились недоношенными или масса их тела мала, отличаются сниженным порогом чувствительности нервных клеток к билирубину. По этой причине есть два уровня билирубина, которые критичны:
- для доношенных — 306 мкмоль/л;
- для недоношенных — 170 мкмоль/л.
Бывают случаи, когда из-за ядерной желтухи малыш умирает. У тех детей, которые перенесли такое заболевание, диагностируют энцефалопатию, часто нарушается зрение и слух, ребенок отстает в умственном развитии, может быть даже ДЦП.
Если не начать своевременно лечить галактоземию, это приведет к развитию у ребенка хронического гепатита, цирроза печени. Также будет заметна умственная отсталость, в результате которой ребенок станет инвалидом, и нарушения нервно-психического развития.
Как диагностируют желтуху новорожденных
Первым способом диагностирования желтухи является осмотр малыша. Важно максимально точно определить время появления первых желтушных симптомов.
Первые проявления физиологической желтухи наблюдаются на 2-3 сутки жизни. Если желтушка появилась в первые сутки, то такое состояние будет являться патологическим, что потребует более тщательного обследования и установления причин развития заболевания.
Если у новорожденного первые признаки желтух появились после 3-4 дня жизни, то такие детки также должны наблюдаться более тщательно. Если замечены хотя бы малейшие отклонения в симптомах, характерных для физиологической желтухи (например, состояние более тяжелое или длительное), то следует предпринять следующие действия:
- дать оценку самочувствию младенца, проследить за динамикой прибавки массы тела;
- регулярно измерять температуру тела;
- следить, какой стул у ребенка, обращая внимание на цвет каловых масс.
Те малыши, у которых желтуха сильно выражена или заболевание проявилось после 14 дней после родов, должны проверяться на наличие врожденного гипотиреоза и галактоземии.
При физиологической желтухе кожные покровы становятся желтыми. Первыми меняют оттенок лоб и овал лица. Если немного надавить на кожу, то она приобретает свой привычный цвет. Далее пожелтение распространяется на туловище и руки с ногами. Сходит желтушность в противоположном порядке. Иногда на физиологическую желтуху указывает пожелтение кожных покровов и слизистых. При более выраженном состоянии наблюдается сонливость.
Даже, если симптоматика желтухи выражена не ярко и заметна только на нижних конечностях, определить уровень билирубина в крови все-таки нужно. Биохимический анализ крови или неинвазивный метод (чрескожная билирубинометрия) — самые доступные и простые способы диагностировать заболевание. Уровень билирубина, указывающий на желтушку, у доношенных детей менее 256 мкмоль/л, у недоношенных — 171 мкмоль/л.
О наличии внутриутробной инфекции говорят следующие признаки:
- симптоматика вирусного или бактериального воспаления — повышается температура тела, на коже появляется сыпь, заметны признаки интоксикации, снижается масса, печень и селезенка увеличиваются;
- в показания анализа крови видны изменения — рост лейкоцитов, скорость оседания эритроцитов (СОЭ) растет;
- уровень лимфоцитов повышается, что говорит о заболевании, вызванном вирусами, уровень нейтрофилов повышается — характерно для бактериального заболевания.
О том, что было внутриутробное инфицирование плода, говорит цвет околоплодных вод, который становится темным или зеленоватым. Анамнез, собираемый врачом, также позволит выявить внутриутробное инфицирование. Если у ребенка имеются врожденные пороки развития, это также указывает на наличие внутриутробной инфекции. Чтобы окончательно подтвердить или опровергнуть патологию, проводят ПЦР-тест (полимеразная цепная реакция). С его помощью выявляют антитела к возбудителям инфекции.
Желтуха новорожденных может развиваться и на фоне инфекции, которая приобретена. Причиной сепсиса, например, часто является стафилококк. Часто инфекции попадают в организм малыша через пупочную ранку, но есть и другие источники инфицирования. Ребенок при этом тяжело переносит болезнь. Первые желтушные признаки желтухи через 2-4 недели после рождения. Температура тела повышается, нарушается работа сердечно-сосудистой, ЖКТ и других систем, печень с селезенкой заметно увеличены. Для подтверждения диагноза проводят исследование крови на бактерии.
Зачастую, диагностировать механическую желтуху очень тяжело, так как первые ее проявления наблюдаются на 2-3 день жизни. Затем симптоматика уменьшается, но вскоре набирает обороты через несколько суток. Ребенок чувствует себя плохо, отказывается кушать, срыгивает, открывается рвота.
Признаки синдрома Криглера-Найяра:
- появление желтушности в первый после рождения день;
- заболевание быстро прогрессирует, общее состояние ребенка ухудшается;
- свободный билирубин в крови фиксируется на уровне 428–599 мкмоль/л;
- проявляются признаки неврологии, присущие ядерной желтухе;
- анамнез говорит о патологии, передающейся по наследству.
Если провести генетическое обследование, то удастся точно подтвердить синдром Криглера-Найяр.
Для диагностирования гемолитической анемии Минковского-Шоффара собирается клиническая картина и проводится исследование в лабораторных условиях. На наличие заболевания указывает анемия с ярко выраженными проявлениями, сферообразные эритроциты в крови и непрямой билирубин в высокой концентрации.
Определить галактоземию (непереносимость грудного молока) можно по диспепсическим расстройствам, которые проявляются сразу после появления на свет во время кормления — стул становится жидким, ребенок срыгивает, появляется рвота, вздутие живота. Если состояние средне- или тяжелое, то развивается желтуха, размер печени увеличивается.
Чтобы поставить точный диагноз проводят лабораторные исследования:
- анализ крови на биохимические показатели — уровень ферментов печени и билирубина повышен, глюкоза и белок снижаются;
- флуоресцентный метод — небольшое количество крови высушивается, чтобы определить галактозу;
- анализ мочи — глюкоза и белок завышены, обнаруживается галактоза при проведении хроматографии.
Если болезнь протекает в легкой форме, то для его диагностики требуется больше времени. Зачастую, его выявляются случайно. Чтобы точно подтвердить галактоземию, необходимо провести генетическое обследование.
Для выявления врожденного гипотиреоза проводят неонатальный скрининг. На фильтровальную бумагу наносят капли крови ребенка. Это позволяет определить уровень тиреоидных гормонов. Если желтуха вызвана гипотиреозом, то дополнительно исследуют свободный сывороточный тироксин (Т4 свободный), тиреотропный гормон (ТТГ). Если уровень Т4 и Т3 свободный низкий, а ТТГ повышен, то это подтверждает наличие врожденного гипотиреоза.
На патологическую желтуху указывает целый ряд признаков:
- желтушные симптомы и проявляются в первые сутки после родов либо через 2 недели;
- уровень общего билирубина в крови > 18 мг/дл (> 308 мкмоль/л/день;
- скорость, с которой поднимается общий билирубин в крови > 0,2 мг/дл/ч (> 3,4 мкмоль/л/ч) или > 5 мг/дл/день (> 86 мкмоль/л/день);
- общее состояние ребенка ухудшается — он становится вялым, возникают проблемы с дыхательной функцией и т.д.
Как лечатся желтухи новорожденных
Желтуха новорожденных лечится различными способами:
- Фототерапия
Главным методом, позволяющим вылечить желтуху, является фототерапия. Под действием световых волн свободный билирубин преобразуется в вещество, которое выводится из организма с каловыми массами. Благодаря этому в крови снижается концентрация билирубина и на организм не действуют никакие токсины. Через барьеры нервной системы это вещество также не способно проникнуть.
Лампы для проведения фототерапии:
- лечится желтушка лампами синего, белого, зеленого или бирюзового цвета. Больший эффект достигается при воздействии синего излучения с длиной волны 460-490 нм;
- от источника света до кожного покрова ребенка не должно быть более 50 см. Если температура тела новорожденного постоянно контролируется, то это расстояние можно уменьшить до 10 см;
- эффект от фотолечения выше, чем больше площадь поверхности тела, которая получает облучение от лампы.
Большую эффективность показывают лампы синего цвета узкого спектра. Эффект от ламп с белыми люминесцентными лампами меньше. Однако, если уменьшить расстояние от источника света до поверхности кожи и использовать отражающие материалы, то можно добиться хороших показателей результативности.
Как безопасно проводить фотолечение:
- Ребенка полностью раздевают, оставляя лишь подгузник.
- На глаза надевается специальная повязка, которая не пропускает световые лучи и защищает глаз от травмирования.
- Внутри кювез покрывается светоотражающими материалами. Блок фототерапии и кювез по кругу обвешиваются белым занавесом. Благодаря таким действиям удается повысить эффективность лечения светом.
- Чтобы ребенок не перегрелся, ведется контроль температуры его тела.
- Новорожденного часто кормят. Молоко позволяет выводить из кишечника билирубин, благодаря чему снижается его концентрация.
- Если билирубин в крови превышает показатель 500 мкмоль/л, то ежечасно ведется контроль его концентрации, если показатель меньше — то контроль проводится раз в 6-12 часов.
Другой способ лечения желтухи — использование установок с фиброоптическими волокнами. Однако от них исходит больше шума, а когда волокна изнашиваются, снижается и эффективность терапии. Но у такого метода есть свои плюсы:
- риск перегреть ребенка низкий;
- не нужно надевать на глаза малыша защитную повязку;
- проводить лечение можно дома или вблизи мамой кровати.
Лечение лампой завершают, когда уровень билирубина снижается на 25-50 мкмоль/л от показателей, которые были изначально. Билирубин измеряется повторно после завершения фотолечения в течение последующих 6-12 часов.
Побочные эффекты при лечении светом
- Теряется жидкость. Нужно ли малышу употреблять еще жидкость определяют врачи по кривым веса, частоте мочеиспусканий, удельному весу мочи и потерях фекальной воды.
- Стул становится рыхлым.
- Повреждается сетчатка глаза.
- У недоношенных малышей может развиться открытый артериальный проток (ОАП).
- Развитие гипокальциемии — чтобы предотвратить это голова младенца должна быть покрыта во время терапии.

Обменное переливание крови
Это процесс, когда кровь у новорожденного забирается, а одновременно с этим ему вводится кровь донора.
Для проведения обменного переливания крови характерны следующие показания:
- билирубин в сыворотке составляет ≥ 20 мг/дл (≥ 342 мкмоль/л) от 24 до 48 часов или ≥ 25 мг/дл (≥ 428 мкмоль/л) > 48 часов;
- лечение светом не дало результатов;
- начали проявляться признаки ядерной желтухи.
Внутривенное введение иммуноглобулина (ВВИГ)
Если резус-фактор или группа крови мамы и малыша не совпадают, то ВВИГ позволит избежать обменное переливание крови.
Также существуют другие методы, применяемые в лечении желтушки.
Медикаментозно — применяются лекарственные препараты в виде фенобарбитала, зиксорина, бензонала.
Пробиотики — способствуют снижению уровня билирубина, уменьшают проявление болезни, снижают продолжительность фотолечения.
Сульфат цинка — добавление в терапию данного препарата уменьшает длительность фотолечения.
Хирургическое вмешательство в срочном порядке требуется, когда ребенку диагностировали механическую желтуху, которая вызвана отсутствием или срастанием желчевыводящих путей.
Если у малыша галактоземия, то снизить уровень билирубина можно, отказавшись от грудного вскармливания.
Профилактика заболевания и прогнозы
Если желтуху начали лечить своевременно, то прогноз будет благоприятным.
Если же лечение не начато вовремя и малыш перенес ядерную желтуху, в результате которой клетки мозга необратимо были повреждены, то могут развиться состояния в виде:
- двустороннего хореоатетоза — непроизвольные подергивания;
- снижения слуха и зрения;
- задержки умственного развития.
Профилактические меры
Чтобы не дать развиться физиологической желтухе новорожденных, следует:
- прикладывать малыша к груди как можно раньше после рождения — тогда меконий будет отходить лучше, а билирубин из него не будет всасываться в кровь;
- кормить ребенка грудью, когда он этого требует- в результате этого начинает активно работать ЖКТ, печень, желчевыводящие пути.
Профилактика ГБН. Если резус-фактор женщины отрицательный, то:
- вставать на учет в женской консультации следует на самых ранних сроках беременности;
- ежемесячно определять резус-тела в крови.
Каждая женщина во время беременности должна проходить обследование на выявление внутриутробной инфекции. Новорожденные малыши должны обследоваться на наличие галактоземии. В ходе неонатального скрининга определяется врожденный гипотиреоз. Если выявить диагноз до того, как болезнь проявит себя клинически, то проведение гормональной терапии позволит предотвратить желтуху.


